La Premessa
La vita delle organizzazioni sanitarie
Salvare il bene comune
Sui media, dopo il lungo silenzio post Covid si è tornati a parlare di sanità. Le notizie che ci giungono sono quelle di visioni differenziate tra sanitari e governo sulle pensioni anticipate, di un medico su due in burn out (52%), una percentuale che si abbassa di poco per gli infermieri (45%,, dati Sole 24ore Sanità, 2023).
Da eroi applauditi sui balconi a risorse oggi “scarse”, “preziose” e “senior”: il numero chiuso dell’ultimo ventennio e i contratti brevi, il COVID -19, l’aumento dell’età della popolazione, l’aumento del malessere mentale post Covid e da conflitti bellici in Europa hanno fatto sì che “la classe medica e infermieristica” possa rivedere e ripensare le regole della propria vita professionale dentro e fuori dalla organizzazione di appartenenza.
Per tentare di fare luce sulla vita dentro le organizzazioni sanitarie, ISTUD Sanità e Salute ha progettato e realizzato tra dicembre 2023 e gennaio 2024 la ricerca quantitativa e narrativa “La vita nelle organizzazioni sanitarie.” Per la parte numerica ci si è rifatti al questionario di Cristina Maslach per valutare il rischio di burn out nelle tre dimensioni di Depersonalizzazione, Esaurimento Emozionale, e Realizzazione, predisposto nel lontano 1981 (il Maslach Burnout Inventory). Per la parte qualitativa, sono stati usati stimoli molto semplici che hanno invitato alla narrazione come “Mi sento…”, “Penso…” e “Voglio…” “Gli altri che lavorano con me…” Le persone che curo…”.
Attraverso questa ricerca si sono volute indagare le motivazioni, le energie, i bisogni e la qualità delle cure nel percepito dei professionisti.
I risultati socio-demografici
Alla ricerca hanno partecipato 176 persone, di età media di 52 anni: il dato è coerente con quello ISTAT dei collaboratori nella pubblica amministrazione, 51.8 anni (questo significa che la ricerca ha raggiunto il target desiderato), con una ampiezza di età che parte dai 25 anni dei medici neolaureati ora in specialità ai 77 anni di chi ancora collabora all’interno del servizio sanitario.
A parità di stratificazione di contatti inviati nelle diverse Regioni, e chiedendo di inviare la ricerca anche a persone colleghe che non avessero mai effettuato formazione su “soft skills- comunicazione, narrazione” il Nord ha risposto con un 65.9% forse dimostrando quell’attivismo partecipativo che desidera far luce sulla situazione per interloquire, il Centro al 19.1 % e il Sud al 15.8%. Va sottolineato però che la prima regione in termini di risposte è stata la Lombardia, secondo il Piemonte, terza la Sicilia, quarti il Lazio, con Toscana e Veneto. Il 73.9% delle risposte narrative e quantitative provengono da donne, il 25.5% da uomini, lo 0.6% scrive altro. I dati della WHO 2019, indicano che in Italia il 70% delle professioni di cura è effettuato da donne, e in questo senso, seppure con una percentuale di poco maggiore, la ricerca è allineata con questo dato. Per le professioni sanitarie, il 44.4% è medic*, il 43.3% è infermier*, mentre il restante 12.3 % è composto da psicolog*, fisioterapsist*, logopedist*, e altre figure che operano in sanità.
I risultati del test di Maslach sul burn out
I risultati del test di Maslach
Abbiamo indagato se il test del Burn Out che si basa su tre domini principali quali la Depersonalizzazione (D, ossia il distacco dal paziente in cura, la freddezza, l’alienazione, la mancanza di empatia), l’Esaurimento Emozionale (l’essere esausti sia per il carico emozionale e sia per i carichi di lavoro), e la Realizzazione Personale (R, la gratificazione, il riconoscimento, il poter prendere decisioni in autonomia) sia così rilevatore dello stato in cui versano i professionisti del Servizio Sanitario Nazionale.Qui una tabella molto riassuntiva e estremamente polarizzata del test di Maslach: le domande con le risposte sempre e mai, il campo di appartenenza e l’indice di rischio di burn out: ricordiamo le tre sfere del test (Depersonalizzazione, Esaurimento Emozionale, e Realizzazione)
| Campo | Domanda | Sempre | Mai | Indice di Rischio |
| Depersonalizzazione (risuona con EE) | Mi sento coinvolta emotivamente con i pazienti | 40% | 2.6% | Molto basso |
| Realizzazione | Alla sera mi sento un oggetto | 11% | 11% | Alto |
| Esaurimento Emozionale | Mi sento stanca di mattina | 13% | 19.7% | Medio |
| Depersonalizzazione | Mi immedesimo nei pazienti | 21% | 2.4% | Basso |
| Depersonalizzazione | Pazienti come oggetti | 2.6% | 52.3% | Molto basso |
| Esaurimento Emozionale | Stress con la gente | 3.5% | 21.1% | Molto basso |
| Realizzazione (Risuona con D) | Affronto bene i problemi con i pazienti | 21% | 2.6% | Basso |
| Esaurimento Emozionale | Mi sento consumat* dal lavoro | 15% | 15% | Alto |
| Realizzazione | Mi sento positivamente influenzat* dal vissuto degli altri | 12% | 8.6% | Medio |
| Depersonalizzazione | Maggiore insensibilità | 4,7% | 42,8% | Molto basso |
| Depersonalizzazione | Sto indurendomi | 4.6% | 23,7% | Basso |
| Esaurimento Emozionale | Mi sento piena/o di energia | 8,6% | 9,9% | Molto alto |
| Realizzazione | Mi sento frustrat* | 10.2%, segue 13.2% | 23% | Alto |
| Depersonalizzazione | Non mi interessa il destino dei miei pazienti | 0.5% | 71,1% | Molto basso |
| Esaurimento Emozionale | Mi sembra di lavorare troppo | 18%, segue 21,9% | 8,6% | Alto |
| Esaurimento Emozionale | Lavorare con la gente è stressante | 11.2% | 8.6%, segue 17,8 | Alto |
| Depersonalizzazione | Creo una atmosfera rilassata con il paziente | 23%, segue 33% | 2% | Molto basso |
| Esaurimento Emozionale | Esaurita dopo giornata con pazienti | 13.2% | 11.2% | Medio |
| Realizzazione | Gratificazioni dal lavoro | 23% | 6.6% | Basso |
| Esaurimento Emozionale | Sono sul ciglio di un baratro | 3.5% | 46.7% | Molto basso |
| Esaurimento Emozionale | Risolvo problemi emotivi con calma | 19% segue 27% | 2.6% | Molto basso |
| Depersonalizzazione (risuona con EE) | I pazienti si sfogano con me | 21% | 5.3% | Molto basso |
Questi sono i risultati sintesi della polarizzazione di risposte. Le indicazioni sono molteplici, e sicuramente da intersecare con i frammenti narrativi. Però anche in modalità “stand alone” ci danno una bussola del possibile burn out della sanità in Italia.
La Depersonalizzazione, ovvero il trattare il paziente come un oggetto, il cinismo, la slow violence verso i pazienti, l’assenza di empatia, la brutalità da queste risposte è proprio una ipotesi molto remota: anzi, la missione di cura è “sacra, intoccata”, i pazienti sono ascoltati, possono sfogarsi, sono accolti con le loro emozioni, si pensa a dei piani logici per la loro cura. E forse sta proprio dal colloquio con i pazienti che si crea l’energia fondamentale per andare avanti nel sistema sanitario creando un Benessere Comune tra pazienti e professionisti sanitari. Su questo fronte il rischio di burn out non è veramente infinitesimale. Anche nelle narrazioni di “Voglio…” I pazienti sono al centro:
- Continuare a fare il meglio che posso fare
- proseguire la collaborazione fino a quando sarà possibile per l’organizzazione e conciliabile con gli altri miei impegni.
- Voglio curare
- possibilmente essere d’aiuto
- continuare ad amare questo lavoro
- Lasciare il mio know how alle giovani generazioni e la passione per la mia professione che non può prescindere dalla consapevolezza che una professione d’aiuto si SCEGLIE e che è al servizio delle persone
- Fare del mio meglio
- Vorrei creare un clima di accoglienza, creatività, professionalmente stimolante. Vorrei che le competenze fossero valutate per i risultati ottenuti, ascoltando anche il parere dei pazienti, vorrei meno burocrazia. Voglio solo lavorare facendo quello per cui ho studiato con passione
- Voglio starci. E trovare la via migliore. Non sono gli altri a darci la soddisfazione. Io la trovo in sguardi e gesti. E nella relazione non sempre positiva ma cerco sia tale. Vorrei fosse tale
- Continuare questo lavoro, implementando gli aspetti di informazione e supporto alle famiglie e la formazione per gli operatori sanitari
- Continuare a fare sempre del mio meglio verso i pazienti
L’Esaurimento Emozionale non deriva quasi mai dalle domande correlate con i pazienti, il cui rischio è basso, ma dal sistema, con la stanchezza, la fatica, l’energia richiesta, che non è più un carico umano, ma diventa disumano. Per cui anche il concetto di Compassion Fatigue, la fatica da troppa compassione con i pazienti viene messo in crisi, la compassione paradossalmente è energia, motiva, fa dare il meglio di sé, non esaurisce. Le energie sono messe in crisi dalla routine, quel “mi sento stanco di mattina”, che dovrebbe essere invece il momento in cui ci chiediamo “come possiamo contribuire con il nostro lavoro oggi?” Non sembrano così polarizzate le risposte dello stress con i colleghi (la gente). Su questo fronte il rischio di burn out è stato identificato nei carichi di lavoro (mi sento consumata dal lavoro) ed è qui che bisogna subito porre dei rimedi che vadano ben oltre la soddisfazione dei budget quotidiani.
Rispetto alle narrazioni all’invito narrativo “Mi sento…” ecco alcuni verbatim che sottolineano la stanchezza:
- sopraffatta, esausta, esanime. Tutto quello che mi dava piacere nel mio lavoro ora mi pesa un quintale. Mentre prima mi fermavo ore in più se c’era bisogno, ora non vedo l’ora di scappare
- …in difficoltà dal punto di vista etico, consapevole di essere limitato nelle possibilità di cura da pratiche burocratiche e dalla medicina amministrata e non esercitata secondo i veri bisogni
- In costante sofferenza per carichi di lavoro sempre più impegnativi a elevata responsabilità, demansionamento perpetrato per la cronica carenza di figure professionali.
- Incompleto, con le tante carenze di personale e di materiale. Overworked, data la profusa incompetenza e/o indisponibilità di colleghi/personale
La Realizzazione risulta apparentemente ambivalente in quanto composta dalla realizzazione di sé attraverso la maturazione delle proprie competenze, e dall’assenza di riconoscimento altrui: molti si sentono frustrati, non capiti ma sono gli stessi che si sentono bravi, si autostimano, sono pieni di gratificazioni date dai pazienti, e dalla propria conoscenza aumentata. Il rischio di burn out, sebbene nessuno sia sul baratro, consiste nel tema della frustrazione per assenza di gratitudine dal management (e non dai pazienti e colleghi). Ecco alcune testimonianze scritte che ci rivelano questo senso di Malessere -l’invito narrativo era “Mi sento…” e di Benessere.
- Poco valorizzata per le competenze acquisite, le qualità e risorse personali, non coinvolta in progetti nonostante la disponibilità e i titoli
- Stanca come se lottassi con i mulini a vento, sottovalutata per la maggior parte del tempo soprattutto quando qualcosa deve essere cambiato, la sanità pubblica non mette più al centro la saluta del cittadino quindi frustrata
- Sottoutilizzato per le mie capacità professionali. Sottopagato per le responsabilità che mi assumo. Poco o nulla tutelato dal punto di vista medico-legale. Frustrato per non vedere chiare possibilità di carriera.
- Spesso soffocata dalle richieste e dalle cose da fare. Mi sento anche utile quando riesco ad aiutare persone o colleghi che hanno bisogno. Ultimamente vivo un senso di impotenza per le difficoltà dei sanitari e per il disagio dei malati davanti alle liste di attesa.
- Affaticata, non valorizzata non adeguatamente retribuita
- Mobbizzata e messa sotto pressione. Coordinata da persone che non capiscono (per ignoranza ed alterigia) il mio ruolo ed il mio lavoro
- Molto ben accolto, c’è un ambiente familiare e sorridente, molta autonomia personale e grande apprezzamento per quello che ognuno fa e gestisce, senza rivalità come accadeva nel precedente luogo di lavoro dal quale provengo (azienda ospedaliera universitaria)
- Costantemente insicura circa il mio futuro e la possibilità di crescita professionale. Impossibilitata a programmare vacanze o periodo di meritato riposo. Stanca e spossata. Contenta dei risultati e della stima dei pazienti. Utile ai pazienti. Stimata dai colleghi e dai pazienti
- Ho un vissuto di ambiguità, da un lato sono felice perché svolgo il lavoro che mi piace. Dall’altro mi sento disallineata con ciò che il SSN oggi propone, la persona non è più al centro, ci sono gli interessi economici e di mercato. Questa non è la sanità pubblica che ho contribuito a realizzare
- Molto bene ma molto affaticata per le responsabilità e la pressione da parte delle istituzioni regionali che pretendono dati senza valutare le qualità delle cure erogate perché si basano esclusivamente su check list
I risultati del test di Maslach sul burn out, disegnato nel lontano 1981, fanno vedere quanta strada hanno fatto i professionisti sanitari abbracciando la necessità di essere empatici, compassionevoli senza sforzo, imparando ad accogliere le emozioni dei pazienti e facendone un loro punto di forza, non più di debolezza: e questo risultato in un momento storico in cui i progetti Italiani di cui siamo informati si chiamano ad esempio “Salviamo il Servizio Sanitario nazionale”. L’attitudine dei nostri partecipanti ci fa capire quanto, una volta abbracciata la volontà di professare la cura, questa diventi parte identitaria della persona, epi-geneticamente trasforma il suo DNA. I temi dell’attenzione, della centralità del paziente, della compassione, dell’inclusione sono qui sul tavolo, e in grande sviluppo nel 2024.
Il pericolo sta nell’abusare di questa professione di cura da parte dei sistemi dirigenti, (non di leadership), proprio perché spesso si tratta di persone “Buone”, anche troppo “Buone”. Persone che non sanno mettere dei limiti e si feriscono, non per i dolori e le malattie che curano, ma per i troppi sì per sottomissione che dicono alle posizioni gerarchiche più alte (alcune dotate di poca riflessione, e poca intelligenza naturale). La sottomissione va a discapito della motivazione e questo è un tema da attenzionare per leadership che diventino più sagge e mature. E una leadership assente e miope e non al servizio mette a rischio la produzione di Bene Comune.
I risultati narrativi
Stimolo narrativo MI SENTO…

Figura 1 Word Cloud di “Mi sento…”
In questa sezione della nostra indagine narrativa anonima e volontaria abbiamo chiesto a medici, infermieri e professionisti sanitari come si sentono a lavorare nella loro organizzazione. Quelli che trovate elencati di seguito sono alcuni frammenti narrativi che abbiamo selezionato tra tutti quelli che ci sono stati inviati.
Nella nuvola di parole è chiaramente centrale “sento”, ma non solo: anche “colleghi”, “personale”, “responsabilità”, “casa” “stanca”, “difficoltà”, “pressione “sono particolarmente ricorrenti.
Mi sento…
FRAMMENTI NARRATIVI DI AGIO SODDISFATTO (34/153, 22,2%)
Ecco alcuni esempi:
- A mio agio
- Bene. È un posto praticamente simile ad un qualunque ufficio amministrativo fuori dell’ospedale
- …di poter contribuire al sistema, migliorando procedure e qualità di assistenza ai pazienti
- …me stessa. Posso esprimere liberamente le mie idee, che vengono considerate e vagliate.
- …di far parte di una comunità. Siamo un piccolo gruppo di professionisti che amano profondamente questo lavoro e grazie ad una profonda condivisione e una progettazione che tiene conto delle personali attitudini, abbiamo la possibilità di crescere e fornire relazioni di cura efficaci, personali e che aiutano la persona a trovare motivazioni e strumenti per attraversare ciò che stanno vivendo.
- Bene. Perché è sempre stata la mia vita e ho sempre cercato il posto dove mi sentivo meglio. Il posto che mi apparteneva, mi appartiene
FRAMMENTI NARRATIVI DI AGIO PARZIALE (13/153, 8,5%)
Ecco alcuni esempi:
- Tranquilla. Il lavoro è certo molto stressante di per sé, ma non ci si sente soli
- Molto ben accolto, c’è un ambiente familiare e sorridente, molta autonomia personale e grande apprezzamento per quello che ognuno fa e gestisce, senza rivalità come accadeva nel precedente luogo di lavoro dal quale provengo (azienda ospedaliera universitaria)
- Ho cambiato lavoro e luogo due anni fa. Ero in burnout. Ora da 2 anni sto bene
- Un riferimento, un supporto per le persone affette da patologia, una collaboratrice per le altre colleghe, una risorsa per l’azienda. Mi sento impegnata più di quanto vorrei, ma cerco di gestire il tempo lavorativo e il tempo personale con equilibrio. Anche se a volte mi sembra di sottrarre tempo alla mia vita personale.
- Appagata, motivata a dare il mio contributo per migliorare i processi assistenziali delle persone che si rivolgono al DSM-D. A volte, a fronte delle risorse contingentate che obbligano a fare scelte non sempre ottimali, il mio entusiasmo si “raffredda” ma solo il tempo di studiare nuove strategie per portare comunque a casa il risultato. Sento fortemente la necessità di uscire dagli schemi abituali perché sono convinta che solo in questo modo possiamo salvare il nostro SSN
FRAMMENTI NARRATIVI AMBIVALENTI (27/153, 17,7%)
Ecco alcuni esempi:
- Affaticata ma soddisfatta
- Ricca di esperienza acquisita ma a disagio per esigenze amministrative e richieste burocratiche sempre più incombenti
- A volte mi sento come se fossi in una seconda casa, e dentro tutte le case ci si sente diversamente a seconda dei giorni e dei momenti
- All’interno di un’equipe piuttosto affiatata ma inserita in un contesto in cui risulta sempre più difficile muoversi efficacemente
- Come a casa mia. Problemi e soddisfazioni, risorse limitate, inventiva, competenza, legami. Come a casa
- A volte a casa. A volte in prigione.
- Costantemente insicura circa il mio futuro e la possibilità di crescita professionale. Impossibilitata a programmare vacanze o periodo di meritato riposo. Stanca e spossata. Contenta dei risultati e della stima dei pazienti. Utile ai pazienti. Stimata dai colleghi e dai pazienti
- Ho un vissuto di ambiguità, da un lato sono felice perché svolgo il lavoro che mi piace. Dall’altro mi sento disallineata con ciò che il SSN oggi propone, la persona non è più al centro, ci sono gli interessi economici e di mercato. Questa non è la sanità pubblica che ho contribuito a realizzare
- Molto bene ma molto affaticata per le responsabilità e la pressione da parte delle istituzioni regionali che pretendono dati senza valutare le qualità delle cure erogate perché si basano esclusivamente su check list
- …a mio agio per le competenze acquisite nel tempo e per l’interesse che ancora nutro per la professione; sfruttato spesso su turnistiche e richieste di sostituzioni che ritengo non dovrei più sostenere; in prigione per l’impossibilità di uscire dalla condizione di turnista.
- Serena nel rapporto con l’utente anche se la gestione della persona con patologia cronica è difficile e prevede un carico e un coinvolgimento emotivo importanti. Frustrata nel rapporto con l’organizzazione per la difficoltà e la rigidità nei confronti delle figure di riferimento superiori che determinano rallentamenti nello svolgere progetti e semplificare il lavoro.
- Spesso soffocata dalle richieste e dalle cose da fare. Mi sento anche utile quando riesco ad aiutare persone o colleghi che hanno bisogno. Ultimamente vivo un senso di impotenza per le difficoltà dei sanitari e per il disagio dei malati davanti alle liste di attesa.
FRAMMENTI NARRATIVI DI PARZIALE DISAGIO (13/153, 8,5%)
Ecco alcuni esempi:
- Sono passata dall’essere entusiasta all’essere esausta
- Talvolta in un frullatore, troppo pieno e troppo veloce
- Una lottatrice, spesso in difficoltà nel diffondere la cultura riabilitativa
- Dalla pensione lavoro nella sanità privata e in una residenza per anziani RSA. Vedo crescere il disorientamento per le tardive risposte della sanità pubblica. Chi non ha soldi rinuncia alle cure. Le RSA stanno vicariando le lungodegenze. Mi sento come alla fine di un’epoca
- …in difficoltà dal punto di vista etico, consapevole di essere limitato nelle possibilità di cura da pratiche burocratiche e dalla medicina amministrata e non esercitata secondo i veri bisogni
FRAMMENTI NARRATIVI DI DISAGIO TOTALE (66/153, 43,1%)
Ecco alcuni esempi:
- In pericolo
- Senza prospettive
- Un pezzo di un ingranaggio il cui funzionamento ha il fine di produrre ricchezza per l’organizzazione più che quella di prendersi cura degli utenti
- Da dopo il covid, tutto è cambiato. Siamo diventati numeri, che le direzioni usano per “progetti”. Ogni giorno c’è qualche menata in più burocratica che toglie tempo di cura. Personalmente sono delusa da questo nuovo andazzo. Si sono creati capi e capetti che inventano regole e non badano al benessere del personale e dei pazienti. Tiro a campare, cosa che non avevo mai fatto, facendo il mio e non sprecando energie che tanto non sono valutate. Mi sembra di lavorare come una operaia e non come una professionista
- Abbandonato dall’azienda, solo. Senza tutele
- Non valorizzato. Mi sento una pedina che serve a riempire la casella dei turni. La professionalità e la formazione non sono valorizzare in alcun modo
- …tradita e provo spesso un senso di estraneità
- La mia professione è sempre sottovalutata anche all’interno dell’ambito sanitario ospedaliero. Siamo i professionisti che più di tutti accolgono e ascoltano i malati perché siamo quelli che hanno accesso al loro spirito oltre che al loro corpo, i pazienti, con noi si confidano e ci aspettano sempre con molte richieste. D’altro canto le aziende sanitarie sono incapaci di prendersi carico e cura delle persone aggravando il senso di impotenza di chi cerca di fare del suo meglio. Qui in Veneto, nonostante le tante dichiarazioni d’intento, i servizi vengono depauperati sempre di più. Inoltre chi è ai vertici della piramide del comando (ma anche gli stessi coordinatori di reparto) sono incapaci di rendere i lavoratori delle vere equipe. Si ha l’impressione che pazienti e lavoratori siano solo numeri di cui le aziende sanitarie si disinteressano …
- …il ragù in pentola
- …sopraffatta, esausta, esanime. Tutto quello che mi dava piacere nel mio lavoro ora mi pesa un quintale. Mentre prima mi fermavo ore in più se c’era bisogno, ora non vedo l’ora di scappare
- Poco valorizzata per le competenze acquisite, le qualità e risorse personali, non coinvolta in progetti nonostante la disponibilità e i titoli
- In costante sofferenza per carichi di lavoro sempre più impegnativi a elevata responsabilità, demansionamento perpetrato per la cronica carenza di figure professionali.
- Incompleto, con le tante carenze di personale e di materiale. Overworked, data la profusa incompetenza e/o indisponibilità di colleghi/personale
- Mobbizzata e messa sotto pressione. Coordinata da persone che non capiscono (per ignoranza ed alterigia) il mio ruolo ed il mio lavoro
- Stanca come se lottassi con i mulini a vento, sottovalutata per la maggior parte del tempo soprattutto quando qualcosa deve essere cambiato, la sanità pubblica non mette più al centro la saluta del cittadino quindi frustrata
- Sottoutilizzato per le mie capacità professionali. Sottopagato per le responsabilità che mi assumo. Poco o nulla tutelato dal punto di vista medico-legale. Frustrato per non vedere chiare possibilità di carriera.
- Affaticata, non valorizzata non adeguatamente retribuita
Di seguito un grafico dei 174 partecipanti complessivi alla survey 153 che hanno lasciato la loro testimonianza in questa specifica sezione, “Mi sento…” (circa l’88% del totale).
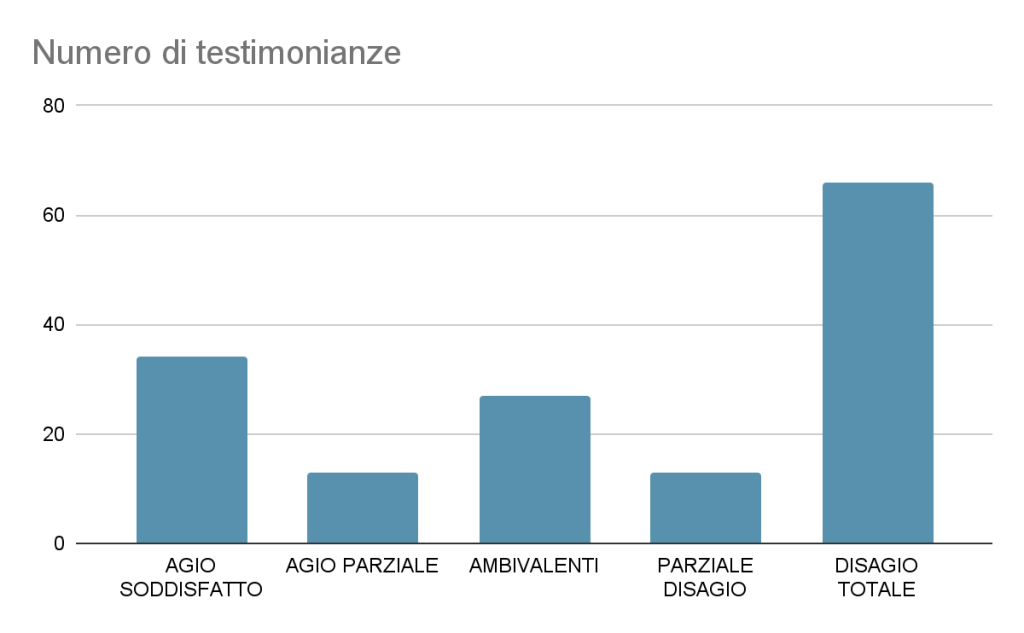
Grafico 1: tipologie di risposte pervenute allo stimolo narrativo “mi sento…” e numeriche di frequenza (n=153)
Dalle testimonianze raccolte emerge un panorama complesso e ricco di sfumature, in cui si avverte un progressivo accrescimento dell’insoddisfazione nei confronti dello stato attuale delle cose. Tuttavia, in parallelo a questa constatazione, si riscontra una significativa e palpabile determinazione a migliorare l’attuale status quo. Tra i partecipanti, si delineano chiaramente diverse sfaccettature di soddisfazione lavorativa: da coloro che si dichiarano completamente appagati nel proprio ruolo, a chi lamenta una sottostima delle proprie competenze e a chi vive un senso di ingratitudine rispetto al proprio impegno. La complessità emotiva di questa situazione si riflette in sentimenti ambigui e ambivalenti che coinvolgono molte persone coinvolte.
È interessante notare che i partecipanti, lungi dal limitarsi a una mera descrizione delle proprie emozioni, hanno scelto di narrare con scrupolosa precisione e schiettezza la loro condizione lavorativa. Questo approccio aperto e sincero arricchisce il quadro, fornendo una visione dettagliata e autentica delle diverse realtà vissute.
Risulta evidente che, fatta eccezione per alcuni casi isolati, l’amore per la propria professione costituisce un elemento stabile e costante, a prescindere dalla valutazione positiva o negativa della propria situazione lavorativa. Questo fenomeno sottolinea che, al di là delle sfide e delle difficoltà, il sentimento predominante tra gli operatori sanitari italiani è caratterizzato da una profonda e radicata determinazione a perseguire il proprio ruolo con impegno e dedizione.
Stimolo narrativo PENSO…

Figura 2 Word Cloud risposte allo stimolo narrativo “Penso…”
In questa sezione della nostra indagine narrativa anonima e volontaria abbiamo chiesto a medici, infermieri e professionisti sanitari cosa pensano del lavoro che svolgono nella loro organizzazione. Quelli che trovate elencati di seguito sono alcuni frammenti narrativi che abbiamo selezionato per voi tra tutti quelli che ci sono stati inviati.
Dalla word cloud risulta centrale il tema del “personale”, assieme a “risorse”, a “cambiare”, “migliorare”, “potrebbe”, “lavorare” “utile e bene” (questi sono spazi di possibilità di ripensamento).
PENSO…
FRAMMENTI NARRATIVI DI AGIO SODDISFATTO (21/150, 14%)
Ecco alcuni esempi:
- Quanto è utile e meraviglioso il lavoro del personale della riabilitazione: fisioterapista, logopedista, terapista occupazionale
- che sia stata una fortuna incontrare persone e temi che mi danno molto
- Al mio lavoro, a come migliorare me stesso e l’ambiente di lavoro per garantire un servizio di qualità superiore
- Di andare avanti facendo il meglio secondo metodo, conoscenza e ascolto e opportunità continue di crescita
- Di aver trovato un luogo in cui poter progettare a lungo termine e far affluire persone di fiducia e con le quali ho lavorato in passato in maniera proficua e che attualmente so non essere serene o soddisfatte nel proprio sistema lavorativo per problemi tecnici o scelte dirigenziali fallimentari
- Ci sia lo spazio per lavorare con umanità facendo della relazione un prezioso tempo di cura
- Che mi rende appagata
- Che sono fortunata a lavorare con un bel gruppo
FRAMMENTI NARRATIVI DI AGIO PARZIALE (9/150, 6%)
Ecco alcuni esempi:
- Sono in pensione. Lavoro nel privato e non mi trovo male. Anche in questo ambito è importante creare rete comunicazione sinergie multiprofessionali. Ma se sei saggio ci riesci ed è persino meglio del ricercare a livello istituzionale
- che l’assistenza sanitaria spesso è di ottimo livello, quando scade è legata a limitazione di risorse, incapacità di coinvolgimento e di dare motivazione, mancanza di aggiornamento e di comunicazione
- Penso che ci vorrebbe serenità ed allegria perché siamo spesso travolti dalla sofferenza che ci prende profondamente ma non possiamo farci travolgere. Se Ci aiutiamo va meglio
FRAMMENTI NARRATIVI AMBIVALENTI (26/150, 17,3%)
Ecco alcuni esempi:
- Penso che vedere tanti malati e tanta sofferenza a volte ti carica di emozioni che fai fatica a smaltire. Ma alla fine pensi che domani è un altro giorno
- Che si potrebbe lavorare meglio se tutti volessero davvero lavorare insieme, collaborando tra le diverse figure professionali. Che siamo un bel gruppo di lavoro, giovane, in cui ci si rispetta a vicenda, ma che ultimamente sta pagando le scelte della dirigenza
- non mi pentirò mai di aver scelto questo bellissimo mestiere ma purtroppo è sempre più difficile svolgerlo bene; mancano risorse umane e spesso anche strumentali; mancano le giuste competenze nei settori apicali dove si prendono le decisioni direttive e mancano le visioni di prospettiva per il futuro
- Penso che il mio lavoro di medico ospedaliero sia meraviglioso ma sicuramente sottopagato ora e probabilmente anche una volta in pensione. Penso che la fuga dagli ospedali sia in aumento e peggiorerà negli anni perché non basta la passione a controbilanciare la sottoretribuzione, i carichi di lavoro, il peso delle responsabilità e i rischi medico legali. Penso che il sistema sanitario pubblico sia in difficoltà a causa delle scelte poco orientate e lungimiranti dei governi e questo penalizza medici, infermieri e pazienti
- Che sia stato e lo sia tutt’ora un luogo di eccellenza, molti grandi medici sono andati via, sento molto malcontento in tutti i settori.
- Penso che resisterò poco, mi sto organizzando per cambiare lavoro
FRAMMENTI NARRATIVI DI PARZIALE DISAGIO (56/150, 37,3%)
Ecco alcuni esempi:
- Che sarà difficile per le nuove generazioni riuscire a mantenere un buon clima lavorativo con i cambiamenti in atto
- Il servizio da me svolto dovrebbe avere maggiore integrazione con gli altri specialisti perché si possa parlare davvero di cura
- Che ci sia bisogno di una spinta innovativa che metta al centro le persone tutte, sia professionisti che utenti
- Che potremmo organizzare meglio tempo e risorse, che spesso di tutta la fatica e gli sforzi che mettiamo in campo ne emerga solo una piccola parte
- Che le persone facciano la differenza. che possano frapporre un freno, un limite a richieste eccessive o del tutto non coerenti
- Che ci siano le capacità e le possibilità di fare bene, ma non siamo messi nelle condizioni di svolgere il nostro lavoro in maniera corretta, serena ..tutto ciò è colpa della gestione sbagliata da parte della direzione e dalla politica messa in atto dalla giunta comunale
- Vorrei poter dare il mio contributo per migliorarlo, mi auguro di avere la forza di poter continuare a lottare, forza che si sta esaurendo per lasciare il posto allo sconforto ed ad uno stato mentale confusionale
- Che i diritti dei pazienti talvolta vengano sublimati dalle politiche aziendali con scarso personale che deve sovraccaricare la propria persona di molteplici attività per supplire la mancanza di altro personale. Le conseguenze negli anni sul fisico e sulla psiche creano nuovi malati. Il lavoro è diventato talmente usurante che non riesco più a percepire il nobile fine.
- Penso che la comunicazione con i pazienti sia molto deficitaria da parte di tante figure professionali che pure possiedono ottime abilità tecniche. Penso che la strategia della mobilità su più unità operative adottata per gli infermieri allo scopo di far fronte alla carenza numerica cronica di personale non rapporti nulla alla qualità delle cure perché non consente ai professionisti di specializzarsi in un ambito specifico.
- Che dove lavoro adesso è un “lusso” che non tutti vivono nella loro carriera lavorativa. La realtà è che ci viene richiesto sempre di più potendo dedicare di conseguenza sempre meno tempo a quello che facciamo. In tutto questo le responsabilità sono alte così come il rischio di errore. Quello che spaventa è la consapevolezza di tutto questo e che più passa il tempo e meno miglioramenti si vedono, avvolti sempre di più da un “tornado” di burocrazia
FRAMMENTI NARRATIVI DI DISAGIO TOTALE (38/150, 25,3%)
Ecco alcuni esempi:
- Di andarmene
- Di voler andare via
- Che a breve imploderà
- Sono qui solo perché debbo lavorare. Vorrei scappare
- Che vorrei cambiare lavoro
- penso spesso di lasciare il lavoro di medico in favore di un lavoro che mi consenta di essere più spensierata soprattutto quando esco dal lavoro, un lavoro che non mi lasci preoccupazioni quando sono a casa
- Non c’è speranza
- Penso che se dovessi scegliere di cambiare vita per stare bene in questo momento andrei a fare un’altra professione
Di seguito un grafico dei 174 partecipanti complessivi alla survey 150 hanno lasciato la loro testimonianza in questa specifica sezione (circa l’86% del totale).
.
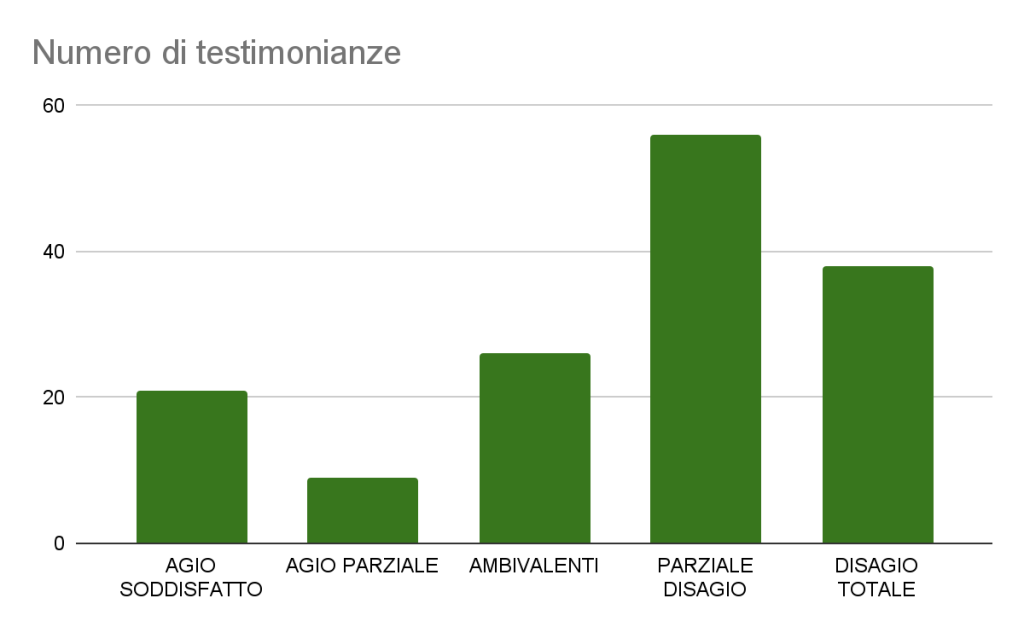
Grafico 2: tipologie di risposte pervenute allo stimolo narrativo “Penso…” e numeriche di frequenza (N=150)
La differenza con la sezione precedente “Mi sento…”in cui abbiamo chiesto ai nostri partecipanti volontari di lasciare una testimonianza delle loro emozioni e sensazioni è evidente. Mentre in quella sezione della nostra survey dominava per la maggior parte un sentimento di grande sconforto (testimoniato dall’elevata percentuale di risposte inseribili nella categoria FRAMMENTI NARRATIVI DI DISAGIO TOTALE), ora invece il quadro si presenta diverso. La categoria predominante stavolta è infatti quella dei FRAMMENTI NARRATIVI DI PARZIALE DISAGIO. Ossia nel momento in cui si è chiesto ai nostri partecipanti di passare dal piano emozionale e sensoriale (mi sento…) a quello razionale (penso…) si è verificato un cambiamento di prospettiva. Le critiche al sistema sono rimaste ma nella maggior parte dei casi sono passate dall’essere distruttive all’essere costruttive.
La riflessione su questa situazione indica chiaramente che, nonostante la natura pervasiva del disagio, ci sono segnali di una possibile trasformazione positiva. Gli individui coinvolgono di più il loro pensiero critico e generativo nel processo, il che potrebbe aprire la strada a soluzioni costruttive.
Tuttavia, la prevalenza di coloro che esprimono il desiderio di cambiare completamente professione solleva una red flag. Questa informazione sottolinea la profondità del disagio e la necessità di affrontare le sfide in modo più completo ed efficace. È essenziale esplorare opzioni e risorse che possano sostenere questi individui nel perseguire un cambiamento positivo e duraturo nella loro vita professionale.
Stimolo narrativo VOGLIO…

Figura 3 Word Cloud delle risposte allo stimolo narrativo “Voglio…”
In questa sezione della nostra indagine narrativa anonima e volontaria abbiamo chiesto a medici, infermieri e professionisti sanitari cosa vorrebbero cambiare in relazione al lavoro che svolgono nella loro organizzazione. Quelli che trovate elencati di seguito sono alcuni frammenti narrativi che abbiamo selezionato per voi tra tutti quelli che ci sono stati inviati.
In questa nuvola di parole è interessante il ruolo rilevante che assume la parola “più” (che può indicare il non voler lavorare più oppure anche all’opposto il voler fare sempre di più). Interessante anche il ruolo che assumono parole come mio, pazienti, passione, risorse e riconoscimento (si vorrebbe più riconoscimento…). Ma anche meno burocrazia. Come sempre la parola cura è in posizione centrale nel lessico dei nostri professionisti.
VOGLIO…
FRAMMENTI NARRATIVI DI AGIO SODDISFATTO (15/149, 10%)
Ecco alcuni esempi:
- Continuare a fare il meglio che posso fare
- proseguire la collaborazione fino a quando sarà possibile per l’organizzazione e conciliabile con gli altri miei impegni.
- Nulla di più
- Voglio curare
- possibilmente essere d’aiuto
- continuare ad amare questo lavoro
- Lasciare il mio know how alle giovani generazioni e la passione per la mia professione che non può prescindere dalla consapevolezza che una professione d’aiuto si SCEGLIE e che è al servizio delle persone
- Fare del mio meglio
FRAMMENTI NARRATIVI DI AGIO PARZIALE (19/149, 12,7%)
Ecco alcuni esempi:
- Vorrei creare un clima di accoglienza, creatività, professionalmente stimolante. Vorrei che le competenze fossero valutate per i risultati ottenuti, ascoltando anche il parere dei pazienti, vorrei meno burocrazia. Voglio solo lavorare facendo quello per cui ho studiato con passione
- Voglio starci. E trovare la via migliore. Non sono gli altri a darci la soddisfazione. Io la trovo in sguardi e gesti. E nella relazione non sempre positiva ma cerco sia tale. Vorrei fosse tale
- Continuare questo lavoro, implementando gli aspetti di informazione e supporto alle famiglie e la formazione per gli operatori sanitari
- Continuare a fare sempre del mio meglio verso i pazienti
FRAMMENTI NARRATIVI AMBIVALENTI (40/149, 26,8%)
Ecco alcuni esempi:
- Vorrei lavorare in serenità. Faccio un lavoro che amo e che continuò a fare grazie alle gratificazioni date dai pazienti che tratto, non certo per la misera paga o il nullo riconoscimento dato mi fa azienda e superiori (primari)
- poter lavorare serenamente, senza costrizioni burocratiche e vessazioni dettate da una visione esclusivamente economicistica della sanità; voglio recuperare il tempo per la formazione, nuovi stimoli per integrare l’aspetto scientifico della medicina con quello umano; voglio migliorare sempre di più le mie competenze comunicative ed empatiche
- Avere un’organizzazione lavorativa attenta al benessere dei propri dipendenti. Vorrei eliminare tra i burocrati che ci governano le persone più incapaci e miopi di vedute che,purtroppo,ricoprono incarichi di dirigenza con retribuzioni assolutamente sproporzionate in eccesso rispetto alle loro effettive prestazioni .
- Un clima sereno e propositivo, collaborativo. Vorrei che le persone che pensano solo ai loro interessi personali, inquinando e devastando un servizio pubblico, fossero allontanate. Una mela marcia in mezzo alle mele sane, fa marcire anche le altre
- …continuare a impegnarmi per i pazienti ma anche non essere più vessata da continue decisioni apicali ad opera di incompetenti
- Preferisco: “vorrei”. Forse un ambiente più rilassato e un atteggiamento più cortese e moderato da parte dell’utenza. Anche più ragionevole e informato.
FRAMMENTI NARRATIVI DI PARZIALE DISAGIO (58/149, 38,9%)
Ecco alcuni esempi:
- sperare che cambierà qualche cosa, perchè così non è più sostenibile
- Vorrei un maggiore coinvolgimento degli operatori e dei cittadini, una maggiore consapevolezza rispetto ai rischi che tutti stiamo correndo. Se il Servizio Pubblico crolla, aumenteranno malattie e disagi, per calo di prevenzione e trattamenti e per mancata tutela di una delle risorse primarie per stare al mondo e realizzare il proprio progetto di vita: la salute, che io intendo tale anche quando vi sono disabilità, malattie croniche ecc. Salute è sentire di poter affrontare le sfide della vita con le risorse personali e della rete familiare e sociale. Salute è percepito di benessere, non uno standard dato dall’esterno
- Avere più tempo per pensare a come aiutare la gente a guarire, invece che curare i sintomi e via
- Avere un approccio salutogenico piuttosto che patogenico, poter favorire la possibilità di intercettare la salute non solo a livello fisico. Utilizzare linguaggi differenti e strumenti di cura che favoriscano la riduzione dello stress e l’elaborazione delle emozioni. Voglio sostenere la relazione quale tempo di cura, non solo con l’utenza. Voglio che la riflessione, il ragionamento clinico siano considerati da ogni collega come imprescindibile all’agire, cosa non così scontata.
- Maggiore considerazione per chi lavora bene, più indipendenza dai medici, maggiore riconoscimento professionale e uno stipendio equiparato agli standard infermieristici europei
- Più considerazione da parte della Direzione, che sembra non curante della carenza costante di organico e ci richiede sforzi sempre maggiori, anche da parte dell’utenza, che giustamente richiede un servizio idoneo ed è sempre più arrabbiata per le lunghissime liste di attesa, non capendo che la maggior parte dei servizi va avanti per la nostra buona volontà e dedizione al nostro lavoro.
FRAMMENTI NARRATIVI DI DISAGIO TOTALE (17/149, 11,4%)
Ecco alcuni esempi:
- Voglio? Voglio resistere fino alla pensione.
- Voglio andare via
- lasciare il lavoro
- Cambiare luogo di lavoro
- Andare via
- Volevo…ora faccio il mio e basta
Di seguito un grafico dei 174 partecipanti complessivi alla survey 149 hanno lasciato la loro testimonianza in questa specifica sezione (circa l’85,6% del totale).
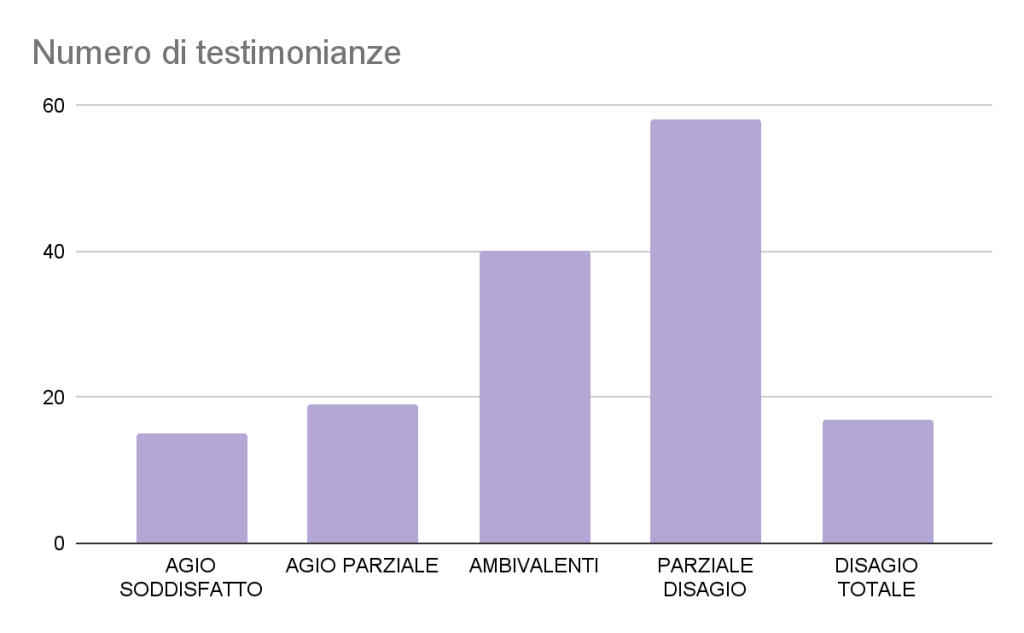
Grafico 3: tipologie di risposte pervenute allo stimolo narrativo “Voglio…” e numeriche di frequenza (N=149)
In questa specifica sezione dell’analisi, si osserva un incremento apprezzabile nel numero di risposte, le quali sono e riconducibili alla categoria dell’ambivalenza e del disagio parziale. Questo notevole aumento di partecipazione da parte dei nostri intervistati fornisce un indizio sulla loro predisposizione a esaminare con chiarezza e attenzione le varie opportunità di implementazione di miglioramenti. Tale disponibilità emergente diventa evidente quando i partecipanti sono sollecitati a condividere apertamente le loro testimonianze in merito a ciò che auspicherebbero di vedere attuato in termini di cambiamenti nelle strutture organizzative del settore sanitario in cui attivamente svolgono la loro professione. Ancora più rilevante è il riscontro ottenuto riguardo alla lucidità con cui i professionisti del settore sanitario sono propensi a individuare, non soltanto eventuali problematiche, bensì altresì ad avanzare ponderate e concrete proposte di soluzione.
I lamenti di disagio assoluto si sono fortemente ridotti e il disagio da totale è diventato parziale o ambivalente. Chiedendo ai nostri partecipanti cosa vogliono si è attivato uno stimolo alla progettualità che ha contenuto critica distruttiva e senso di frustrazione.
Lo stimolo narrativo GLI ALTRI CHE LAVORANO CON ME…

Figura 4 Word Cloud delle risposte allo stimolo narrativo “Gli altri che lavorano con me…”
In questa sezione della nostra indagine narrativa anonima e volontaria abbiamo chiesto a medici, infermieri e professionisti sanitari qual è il rapporto con i loro colleghi. Quelli che trovate elencati di seguito sono alcuni frammenti narrativi che abbiamo selezionato per voi tra tutti quelli che ci sono stati inviati.
Nella nuvola di parole colpisce sicuramente la parola “stanchi” e “tutti”, assieme a “fatica” in posizione così preminente; dall’analisi compiuta però anche nelle altre sezioni risulta che questa stanchezza non deriva da burnout bensì da problemi strutturali nell’organizzazione nella quale lavorano. È sicuramente anche rilevante il ruolo delle parole demotivati (e demotivate) e stressati.
GLI ALTRI CHE LAVORANO CON ME…
FRAMMENTI NARRATIVI DI AGIO SODDISFATTO (21/148, 14,2%)
Ecco alcuni esempi:
- Siamo un equipe, e non dovrebbe esserci il io/tu/lei Ma il noi. Insieme
- Danno il massimo. Per fortuna che tutti si danno da fare.
- Abbiamo creato un bel gruppo, sono competenti e disponibili, si supportano a vicenda
- Devono essere felici di lavorare con me! Nel senso che dalla stima e dal riconoscimento delle capacità umane e tecniche del proprio responsabile si riesce a lavorare verso un unico obiettivo. Percepisco stima e affetto dai miei colleghi
- Sono persone interessanti colte e che hanno voglia di crescere
- Hanno i miei stessi valori e questo è fondamentale per il clima lavorativo perché ci permette di sostenerci a vicenda e ambire ad obiettivi sfidanti
- Sono la mia seconda famiglia. Non hanno le mie stesse attitudini ma c’è un profondo rispetto reciproco e la voglia di condividere e crescere assieme.
FRAMMENTI NARRATIVI DI AGIO PARZIALE (16/148, 10,8%)
Ecco alcuni esempi:
- Mediamente sono abbastanza allineati nella progettualità e nella identificazione delle criticità
- Mi aiutano a non soccombere, ad affrontare la complessità con un sorriso di consapevolezza
- Per la maggior parte sono collaborativi e costruttivi
FRAMMENTI NARRATIVI AMBIVALENTI (42/148, 28,4%)
Ecco alcuni esempi:
- Alcuni non hanno consapevolezza e senso di appartenenza, altri pensano di “far da soli” altri hanno invece visione e capacità di rete e condivisione
- Di solito sono risorse e solitamente li vedo impegnati, responsabili e disponibili I momenti negativi sono spesso dovuti ad attese non soddisfatte (anche economiche), oppure ad assenza di coordinamento, isolamento e non coinvolgimento
- Io lavoro con un équipe di infermiere. Che vedo stanche, demotivate. Fanno del loro meglio e sono bravissime. Ma vengono sistematicamente decimate e sostituite con persone che non hanno le loro capacità attitudinali e comunicative
- La maggior parte dei colleghi e operatori sono validi. Qualcuno si nasconde dietro false limitazioni fisiche e partecipa poco alla equa divisione del carico di lavoro. I rapporti sono buoni con tutti salvo rare eccezioni. Sono brave persone e bravi professionisti.
- C’è un buon 65% di colleghi di reparto con cui c’è un’ottima collaborazione. Al di fuori del servizio di anestesia e rianimazione,la collaborazione diventa sempre più difficoltosa.
FRAMMENTI NARRATIVI DI PARZIALE DISAGIO (35/148, 23,6%)
Ecco alcuni esempi:
- Non hanno la mia stessa dedizione
- Si sentono sopraffatti, delusi, incompresi vessati come me! Nonostante tutto si rimane ma chi può se ne va, via da questa istituzione sanitaria che assume l’aspetto del totalitarismo. Bisogna essere disposti a lottare per i malati e per se stessi come professionisti
- In questo momento vedo tante persone demotivate, nell’ultimo anno 3 colleghi molto preparati si sono dimessi per lavorare in Svizzera.
- Purtroppo la maggioranza è disillusa come me
FRAMMENTI NARRATIVI DI DISAGIO TOTALE (34/148, 23%)
Ecco alcuni esempi:
- Mi sembra di doverli trascinare
- Sovente svolgono il lavoro con un atteggiamento passivo
- Demotivati
- Sono svogliati, demotivati, superficiali
- Poco interessati al gruppo, molto autoreferenziali , nessuna voglia di cambiamento
- Molti sono disillusi, affaticati, arrabbiati. Si fa fatica a portare avanti progetti, molti si fermano alla routine senza domandarsi se la stessa è utile ai pazienti. La demotivazione ha ricadute negative anche nelle relazioni interpersonali, il clima nel gruppo di lavoro è sempre più freddo e asettico, l’altro è visto spesso come un pericolo, non certo un volto amico.
- Sono come morti.
- …se possono se ne vanno (in pensione, nel privato, si licenziano, etc ) Chi resta -dei medici con maggior anzianità ed esperienza lavorativa -è perché ha necessità di lavorare I medici più giovani appena assunti limitano gli impegni professionali in modo da rispettare rigorosamente gli orari di lavoro previsti dal contratto cercando di evitare il surplus di ore e di ferie non godute (e non monetizzate) come invece è accaduto ai medici più anziani
- Non sono tutti all’altezza di ciò che richiede oggi la professione e sono demotivati
Di seguito un grafico dei 174 partecipanti complessivi alla survey 148 hanno lasciato la loro testimonianza in questa specifica sezione (circa l’85% del totale).
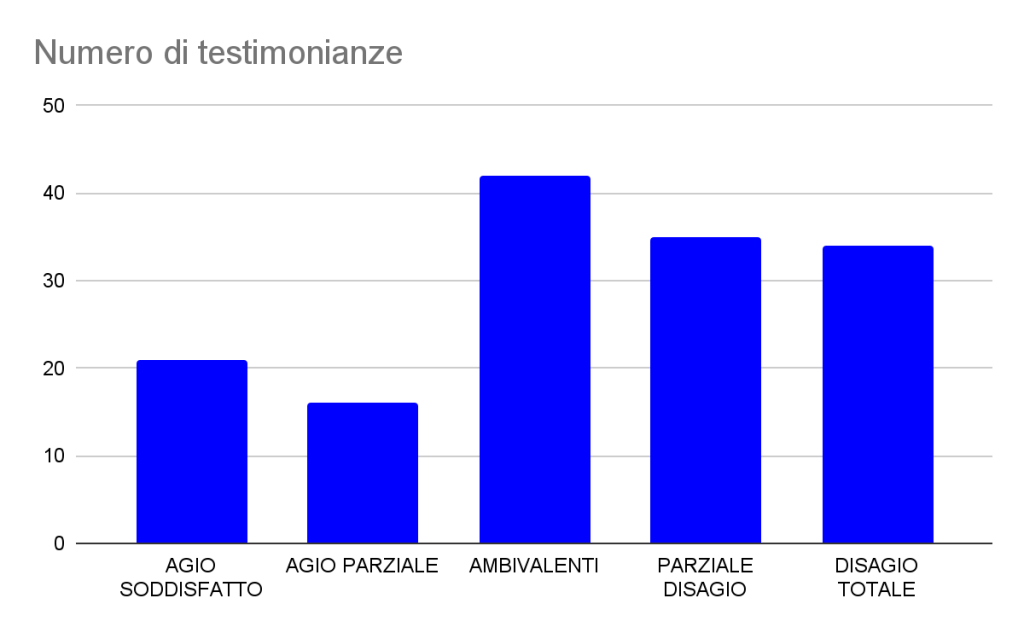
Grafico 4: tipologie di risposte pervenute allo stimolo narrativo “Gli altri che lavorano con me…” e numeriche di frequenza (N=148)
Nel discorso sui colleghi, si apre un nuovo scenario che sfuma le linee delineate, ponendo maggiore equilibrio tra le diverse sezioni. In linea generale, emergono segnali di un profondo rispetto nei confronti dei colleghi e dei collaboratori, segno di un clima lavorativo caratterizzato da un senso di solidarietà. Tuttavia, non si può trascurare il fatto che, talvolta, i collaboratori sembrano condividere le medesime esperienze di disagio e alienazione nel contesto lavorativo. Questo potrebbe suggerire che, sebbene la considerazione reciproca sia presente, esiste comunque uno strato di insoddisfazione diffusa che coinvolge l’intero gruppo.
Curiosamente, la survey mette in luce anche critiche nei confronti dei colleghi stessi, dando voce a una percezione secondo cui essi potrebbero essere parte integrante del problema. Questa osservazione apre una riflessione su dinamiche interne al gruppo di lavoro che potrebbero contribuire al malessere generale. Forse, in alcuni casi, la mancanza di una comunicazione efficace o di una collaborazione ottimale tra colleghi può diventare un fattore scatenante di frustrazioni o dissensi.
In ultima analisi, la complessità delle relazioni tra colleghi richiede una visione più approfondita e una comprensione completa del contesto lavorativo. L’indagine suggerisce che, sebbene la rispettosa considerazione reciproca sia predominante, esistono ancora dinamiche interne che meritano un’attenzione particolare. L’apertura al dialogo e il rafforzamento delle relazioni tra colleghi potrebbero rappresentare una chiave importante per migliorare l’ambiente lavorativo complessivo.
Stimolo narrativo LE PERSONE CHE CURO…

Figura 5 Word Cloud delle risposte allo stimolo narrativo “ Le persone che curo..”
In questa sezione della nostra indagine narrativa anonima e volontaria abbiamo chiesto a medici, infermieri e professionisti sanitari come si sentono a lavorare nella loro organizzazione. Quelli che trovate elencati di seguito sono alcuni frammenti narrativi che abbiamo selezionato per voi tra tutti quelli che ci sono stati inviati.
Nella nuvola di parole risaltano le parole “gratitudine”, “grate” e “soddisfatte”, “bene” “sempre”, “spesso” come è normale che sia leggendo le testimonianze. Molto più piccola la presenza di “difficoltà”, “fragili” e “problemi”.
LE PERSONE CHE CURO…
FRAMMENTI NARRATIVI DI AGIO SODDISFATTO (51/146, 34,9%)
Ecco alcuni esempi:
- Devo gratitudine a loro perché i pazienti sono sempre maestri.
- Ognuno di loro è un mondo, unico,fragile e meraviglioso da cui ricevo la dimensione dell’importanza, della tristezza e della bellezza della vita
- Faccio i prericoveri per gli interventi. “Sento” che sono contente del mio colloquio. Spesso mi sento dire: come mai nessun medico ci ha mai parlato come lei oggi. Si dispiacciono quando comunico che non sarò io in sala con loro. Credo di fare un buon lavoro, nonostante tutto
- hanno storie molto diverse fra loro; la mia modalità di cura si esprime soprattutto sotto forma di ascolto, non essendo una figura sanitaria. Percepisco la loro gratitudine.
- sono contente del servizio che offro e mi sono grate
- Riconoscono che “il tempo dedicato è tempo di cura”, la condivisione, il confronto, una parola, lo stare accanto. E questo vale non solo per loro ma anche per me, perché è questa la motivazione e il riconoscimento che fa andare avanti ma che sempre di più viene meno
- Sono bellissime
- si lasciano accompagnare volentieri, se si sentono guidate bene sono molto collaborative
- Sono fantastiche! Sono grandi eroine ed eroi che nel quotidiano riescono a mettere in campo enormi risorse psicofisiche per combattere la propria malattia e dare un senso ad ogni nuovo giorno nonostante le difficoltà e spesso una solitudine grave e difficile da accettare
- Sono il mio fine
- Hanno tutti nei miei confronti stima ed affetto
- Sono contente e continuano a dire per fortuna ci siamo noi, siete angeli
- Sono al centro. Ascolto la loro storia e trovo il modo di entrare in una postura che mi permetta di relazionarmi in modo sartoriale al fine di ottenere un percorso di cura a 360 gradi
- Sono la mia soddisfazione. Sono sguardi. Sono dei grazie espressi anche con piccoli gesti o lacrime. Oppure nulla ma mi accorgo che va bene anche così
FRAMMENTI NARRATIVI DI AGIO PARZIALE (23/146, 15,7%)
Ecco alcuni esempi:
- Capiscono in genere i nostri problemi, ci ringraziano. Non mancano però momenti difficili, vanno gestiti.
- Vedono che nonostante le difficoltà cerchiamo di soddisfare al meglio i loro bisogni sia fisici che psicologici
FRAMMENTI NARRATIVI AMBIVALENTI (33/146, 22,6%)
Ecco alcuni esempi:
- Sono difficili da curare, però se riesci ad agganciare e proseguire nel percorso sono grandi soddisfazioni . Purtroppo non è sempre così, esiste anche la frustrazione
- Alcune chiedono aiuto, altre mi strumentalizzano per ottenere benefici
- Sono in grossa difficoltà, non solo per le malattie di cui soffrono (loro ma anche le loro famiglie) ma anche per le incapacità organizzative dei reparti e la burocrazia di cui sono vittime oltre alla mancanza di strutture o di servizi domiciliari di supporto. Quasi sempre hanno nei nostri confronti molta gratitudine, che è poi ciò che ti fa andare avanti.
- Vivono situazioni di stress e trauma e faticano a far fronte alla situazione con cui si devono confrontare e adattare. Atteggiamenti di ansia, rifiuto sono comuni e essere vicino alle persone permettendo di esprimere anche le emozioni negative è un compito quotidiano. Molti esprimono gratitudine per ciò che facciamo e questo a me consente di rinforzare la motivazione a fare ciò che faccio, soprattutto quando sento la fatica.
- Nonostante tutte le problematiche di carenza sistematica di organico e i casi gravi, lavoro in un reparto complesso di chirurgia oncologica e gastroenterologia ad indirizzo epatopatico con molti letti, penso che i nostri pazienti siano soddisfatti delle nostre cure. Alcuni si accorgono delle nostre difficoltà, dimostrano comprensione e gratitudine. Altri purtroppo no.
FRAMMENTI NARRATIVI DI PARZIALE DISAGIO (30/146, 20,5%)
Ecco alcuni esempi:
- Spesso anche i pazienti sembrano volere solo facili risposte, come se fossero prodotti di un supermercato.
- Sono persone fragili che non sono adeguatamente sostenute per mancanza di tempo da parte di personale professionale
- Vorrebbero di più da me io sono impotente e oberata da altri obblighi burocratici ecc ecc
- pensano che sia tutta colpa nostra. Molti sono arrabbiati per tutto quello che non riusciamo a fare o a offrire, senza fermarsi a riconoscere quello che diamo. Non tutti, ovviamente
- È cambiato molto negli anni il terreno di cura su cui si va a lavorare. Aumento di pazienti grandi anziani e/ o con pluricomorbidità. Alte aspettative da parte dell’utenza spesso non adeguate allo stato delle cose. Un senso generale e preconcetto di diffidenza dell’utenza nei confronti del medico. Livello aumentato di maleducazione ed aggressività. Poi ci sono pazienti piacevoli con i quali si instaura un ottimo rapporto,ma sono una minoranza. Succede spesso che tra noi operatori sanitari ci si meravigli piacevolmente davanti ad un’utenza gentile ed educata,quando invece la collaborazione medico/paziente, infermiere/paziente dovrebbe essere la norma.
FRAMMENTI NARRATIVI DI DISAGIO TOTALE (9/146, 6,2%)
Ecco alcuni esempi:
- Sono sempre più fragili e destabilizzate, inserite in contesti di cura che rendono difficili i percorsi spesso basati sulla riduzione dei tempi dedicati alla cura. Lamentano scarsa comunicazione con i curanti, senso di abbandono che minano un sano rapporto volto alla cura.
- Sono la maggior parte irriconoscenti e pretenziosi
- Scarseggiano spesso per educazione, spesso sono sgarbate o aggressive
Di seguito un grafico dei 174 partecipanti complessivi alla survey 146 hanno lasciato la loro testimonianza in questa specifica sezione (circa l’83,9% del totale).
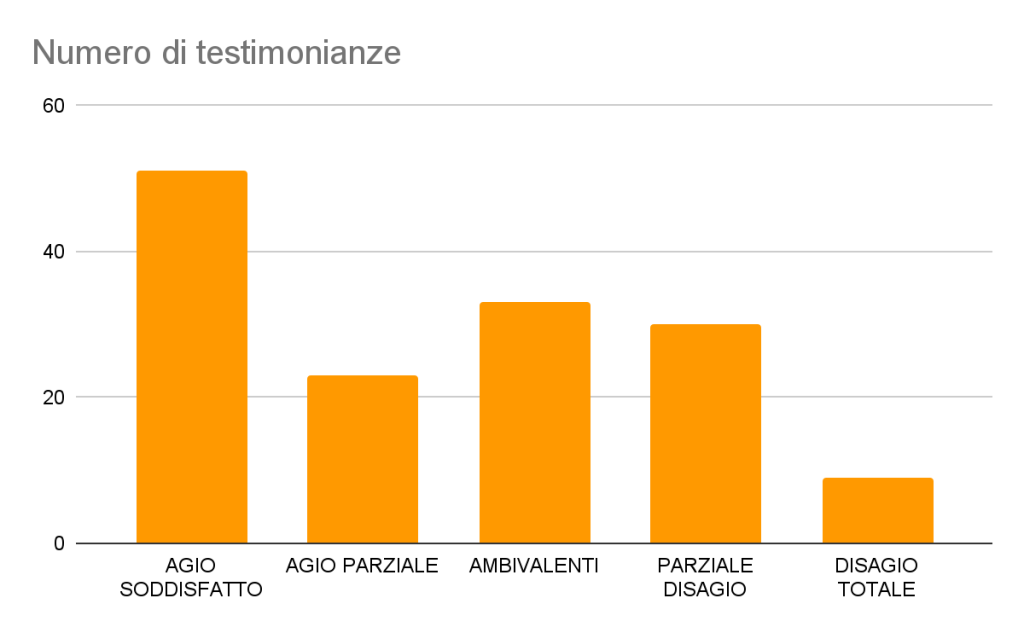
Grafico 5: tipologie di risposte pervenute allo stimolo narrativo “Le persone che curo…” e numeriche di frequenza (N=146)
Questa sezione si distacca dalle altre che abbiamo analizzato finora. In modo significativo, la categoria che prevale in questa circostanza è quella relativa all’agio soddisfatto. I risultati ottenuti sono coerenti con quelli emersi dal test di Maslach: i pazienti sono spesso percepiti dai professionisti sanitari come l’unico elemento positivo della loro attività. L’amore per la cura dell’altro rappresenta spesso l’unica motivazione che li spinge a perseverare in questa professione, caratterizzata da una crescente complessità gestionale.
La gratitudine espressa dai pazienti si rivela essere un elemento di importanza non secondaria per la soddisfazione generale di medici e infermieri. Risulta estremamente limitato il numero di coloro che segnalano un disagio totale, un aspetto anch’esso di rilievo in questo contesto. Questa constatazione offre uno spaccato significativo dell’ambiente lavorativo nel settore sanitario, sottolineando come la relazione con i pazienti e il senso di gratificazione derivante dal loro benessere possano rappresentare motivazioni fondamentali per gli operatori sanitari.
È interessante notare che, nonostante le sfide e le complessità sempre crescenti legate alla gestione del lavoro in ambito sanitario, l’amore per la cura degli altri emerge come una forza trainante capace di contrastare le difficoltà incontrate quotidianamente. In definitiva, questo studio evidenzia la centralità delle relazioni umane e della gratitudine nell’ambito della soddisfazione professionale nel contesto medico.
Conclusioni
Verso quali policies?
Allarghiamo il tema e contempliamo la questione della pensione del medic* a 72 anni: è una strategia dovuta alla mancata programmazione sanitaria esistente dai tempi dei grandi tagli alla sanità, dei numeri chiusi eccessivi alla facoltà della medicina- (notizia del 23 gennaio 2024, verosimilmente entrerà in vigore il modello Svizzero e Francese, per cui non ci sarà più numero chiuso, ma si misurerà il valore degli studenti dopo i primi esami da superare) da contratti poco allettanti per i medici e quasi “insultanti” per gli infermieri. Forse i politici promotori della pensione a 72 anni non conoscono la fatica delle guardie di notte, dei nervi tesi nelle terapie intensive, o del continuo contatto con la morte nei servizi di cure palliative.
Curare è una professione meravigliosa (e lo capiamo da quanto sono “felici” i professionisti di cura con i loro pazienti) ma vi è anche un tempo necessario per la cura di sé: splendidi i curanti ultrasettantenni che ci hanno risposto, eppure sono persone che hanno “scelto” su base volontaria di continuare a curare, non sono rimasti per obbligo. La verità è che “il Re se non nudo è poco vestito” in termini di sistema e risorse. Ora bisogna rendere le professioni sanitarie più allentanti, i percorsi universitari meno obsoleti (pieni di nozionismo) e più ricchi di formazione derivante dalle humanities. E allargare ai giovani, andare a raccoglierli negli open day delle scuole superiori, mandando quei medic* e infermier* come testimoni che ancora credono nella missione per parlare loro e spiegare la bellezza dell’atto di cura.
Unire le professioni di cura con la biologia, le scienze naturali e sociali, la filosofia, le arti fin dall’università, (le discipline STEM con le discipline SHAPE) e per tutto il tempo della professione, in modo che sia un Life Long Learning che vada a colmare i vasi mezzi vuoti energeticamente.
Ma che non si parli di professionist* sanitari fredd* e distaccat*: qui, nel bel mezzo di questo gelido inverno, di calore con i/le pazienti ce ne è, e tanto e tanto sentimento di Bene Comune da salvare e proteggere: la richiesta, come si legge anche dalla parte narrativa è quella dell’avere riconoscimento. E’ ora che il vertice si prenda la cura di ringraziare e dire che i suoi collaboratori /le sue collaboratrici valgono, di riconoscere e ricostruire l’interdipendenza dele equipe, di trovare le risorse economiche per remunerarli/le adeguatamente, e di motivarli/le attraverso la possibilità che le persone si prendano tempo per sé, per riposare senza risucchiarli “nelle onde degli tsunami”.

Figura 6: La grande onda di Kanagawa, Hokusai
Si ringraziano tutti i professionisti che ci hanno lascato la propria voce e condiviso il progetto, credendo in questa ricerca, che molti di loro hanno apprezzato come necessaria. Si ringrazia la Dottoressa Delia Duccoli per la sua supervisione attenta.

Indice delle Figure
Figura 1 Word Cloud di “Mi sento…”. 7
Figura 2 Word Cloud risposte allo stimolo narrativo “Penso…”. 14
Figura 3 Word Cloud delle risposte allo stimolo narrativo “Voglio…”. 21
Figura 4 Word Cloud delle risposte allo stimolo narrativo “Gli altri che lavorano con me…”. 26
Figura 5 Word Cloud delle risposte allo stimolo narrativo “ Le persone che curo..”. 31
Figura 6: La grande onda di Kanagawa, Hokusai 37
Indice dei Grafici
Indice delle Tabelle
Tabella 1: Risultati polarizzati test del Burn Out di Cristina Maslach. 3

un lavoro esemplare, che i nostri politici dovrebbero analizzare profondamente.
Grazie per tutto
Donata