La Fibromialgia, come altre condizioni i cui sintomi sono “invisibili”, è ancora oggi considerata più nella sua componente psicologica che clinica, benché comporti cronici dolori muscolari su tutto il corpo, fatica diffusa, disturbi del sonno e altri sintomi che hanno implicazioni sulla qualità della vita familiare, sociale e lavorativa di chi ne è affetto. La difficoltà di interpretazione di questi sintomi resta il motivo principale del prolungamento dei tempi di diagnosi da parte dei medici, che talvolta considerano questa condizione in una “zona grigia” tra una malattia con una sua definizione e sintomatologia – quale è da pochi decenni – e la “sindrome del disco rotto” – come veniva chiamata fino a non molti decenni fa dalla comunità scientifica, per indicare una condizione “nell’immaginazione” dei pazienti.
La Medicina Narrativa è stata applicata in un ambulatorio di reumatologia di un ospedale italiano per esplorare il vissuto con la Fibromialgia e comprendere le reali necessità di pazienti e medici. Nello specifico, è stato effettuato un incrocio di diari di 16 persone fibromialgiche – 15 donne e 1 uomo tra i 30 e i 55 anni – con le cartelle parallele del medico reumatologo di riferimento, a partire dal primo incontro e per i successivi 40 giorni di cura.
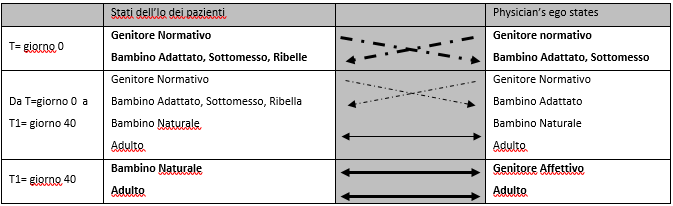
Dall’analisi delle narrazioni, effettuata attraverso le classificazioni della Medicina Narrativa e l’analisi transazionale, emerge la storia delle relazioni di cura, che con maggior frequenza iniziano con atteggiamenti di diffidenza e sfiducia reciproca: i pazienti non si sentono creduti e riconosciuti nel loro dolore (stato dell’Io del Bambino Adattato e Sottomesso), e nel contempo sono scettici nei confronti delle soluzioni terapeutiche proposte dal medico (stato dell’Io del Genitore Normativo e Bambino Ribelle); dall’altra parte, il medico è dubbioso circa il reale stato di sofferenza dei pazienti (Genitore Normativo) e si sente poco ascoltato, talvolta schiacciato e sfiduciato (Bambino Adattato e Sottomesso). Alla fine del primo incontro di cura, la frustrazione è il sentimento comune tra pazienti e medico.
Dai diari dei pazienti: “La mia esperienza con i medici che sto visitando da anni non è la migliore…perché i miei problemi di salute sono iniziati quando avevo 20 anni e sono sempre stati sottovalutati”; “Il medico di base in merito ai dolori migratori mi ha spiegato che esistono delle donne che hanno questo tipo di dolori ma che sostanzialmente non sono preoccupanti e non c’è nulla da fare”; “non riesci a vestirti o ad aprire un barattolo ed altro”; “A volte non riesco a fare movimenti per lavorare-anche semplici”; “non capisco perchè mi dite che ho la FIBROMIALGIA! Perchè io NON MI LAMENTO MAI, ODIO CHI SI LAMENTA! Non mi sento per niente DEPRESSA, anzi”.
Dalle cartelle parallele del medico: “Le cade la chiavetta USB a terra e si china a raccoglierla con facilità… non aveva mal di schiena!?… MAH?!”; “Inizia a raccontarmi tutta una rassegna di sintomi improbabili”; “visito la paziente ed alla fine le dico che ha una forma di fibromialgia. A quel punto lei fa una risata isterica e mi dice “eh no… non mi tiri fuori anche lei la storia della fibromialgia! Io non sono pazza! Non sono una malata immaginaria!!!”; “Volto torvo, corrucciato sospettoso. Zero fiducia nei medici, Zero fiducia nei farmaci. Mentre parlo si scambia occhiate con l’amica come a dire “ci risiamo” “stiamo perdendo tempo”. Mi sento in grande difficoltà”; “Mi sento schiacciato e disarmato”.
Nel corso dei successivi incontri, inframezzati dalle attività di narrazione, le relazioni di cura si trasformano e gradualmente si costruisce la fiducia e comprensione reciproca: i pazienti iniziano a seguire le indicazioni terapeutiche, riscontrare i miglioramenti e conseguentemente aprirsi al medico, riducendo il muro di diffidenza e sfiducia – spesso costruito nel corso di anni di peregrinazioni tra centri e specialisti senza ottenere risposte -; il medico, nello stesso tempo, comprende attraverso la lettura dei diari il reale vissuto con la Fibromialgia e ottiene ulteriori elementi, non emersi nel corso delle prime visite, per personalizzare il percorso terapeutico e rispondere meglio alle necessità dei suoi pazienti. Entrambi acquisiscono maggiore consapevolezza rispetto al vissuto del percorso di cura e sono più a loro agio nel relazionarsi reciprocamente (stati dell’Io del Bambino Naturale e dell’Adulto).
Dai diari dei pazienti: “ho iniziato a sentirmi un po’ meno stanca e più sciolta con i muscoli e anche mia figlia mi vede più attiva. Rispetto a prima di vederci, mi sento più voglia di fare. Sono contenta di come sta andando”; “i dolori li sento un po’ meno acuti giornate per me miracolose! Ho fatto cose che non facevo da tanto. Tutto lo scheletrato va meglio, posso dire che sono rinata”.
Dalle cartelle parallele del medico: “La paziente mi sembra un po’ più sorridente”; “C’è uno spiraglio di speranza di mettere in piedi un rapporto sereno ed efficace”; “La sua storia scritta e la sua maggiore tranquillità, forse dovuta al fatto che ora si fida di me, mi hanno aiutato a fare diagnosi. Proprio una bella sorpresa. Grazie Narrative Medicine”.
Il primo risultato riscontrato da questa sperimentazione pilota è organizzativo ed economico: l’88% dei pazienti che ha partecipato alla scrittura dei diari è rimasta nel centro di riferimento e ha avviato un percorso di cura a lungo termine, riducendo il numero di “fughe” successive al primo incontro e contribuendo ad arginare il ricorso al fenomeno del “dr shopping”, che genera un surplus di costi per ripetizioni di esami e visite inappropriate.
Il secondo importante risultato che emerge è la conferma dell’importanza strategica che l’applicazione strutturata della Medicina Narrativa ha nella costruzione delle relazioni di cura nella pratica clinica quotidiana di un ambulatorio ospedaliero. La Medicina Narrativa si può applicare anche in contesti di carenza di tempo come l’ambulatorio di reumatologia, in cui si prevedono 15 minuti di visita per paziente. Gli strumenti narrativi permettono di recuperare il limite del tempo fisico, creando ulteriori spazi di libertà espressiva; non solo, ma con la continuità si migliora anche la qualità e gestione di questo tempo fisico, contribuendo al raggiungimento di una comunicazione più fluida ed efficace.
Tab.1 – Gli stati dell’Io individuati attraverso l’analisi transazionale
Questa esperienza pilota può essere estesa ad altri contesti di cura e la Medicina Narrativa può rappresentare un ponte, oltre che tra pazienti e curanti, anche tra le necessità relazionali dei singoli e quelle organizzative delle strutture sanitarie.